Впервые с положительным исходом она была проведена в Америке, в 1968 году. Со временем методы пересадки существенно модернизировались, расширяя круг болезней, которые отступали после ее применения.
В современных условиях, пересадка костного мозга уже каждый день позволяет достичь успеха в продлении жизни свыше 1000 людей. При таких заболеваниях, как лимфома, лейкемия, сложная форма анемии, злокачественные образования различного генеза, патологии аутоиммунного характера, указанная процедура является практически единственным спасением.
Что есть костный мозг? Показания к операции
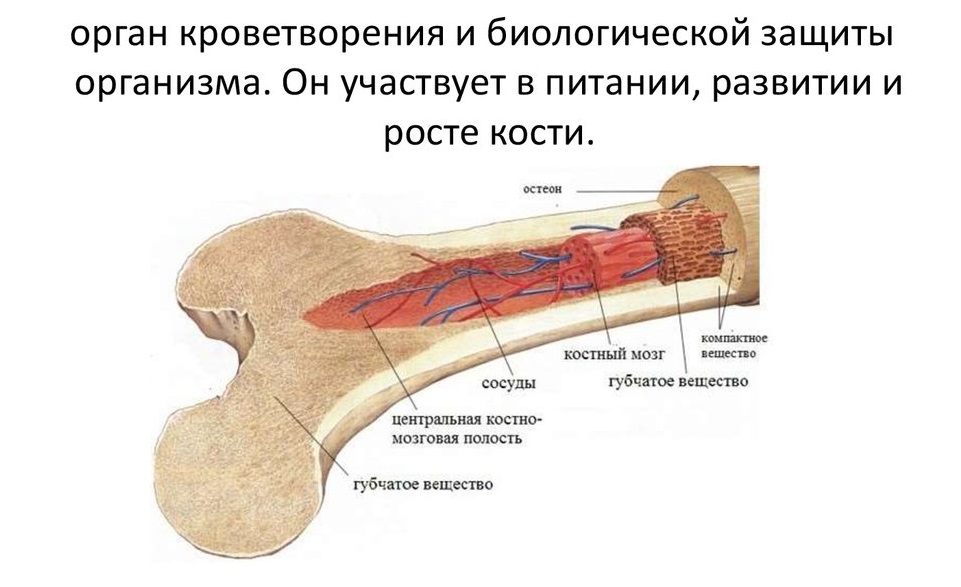
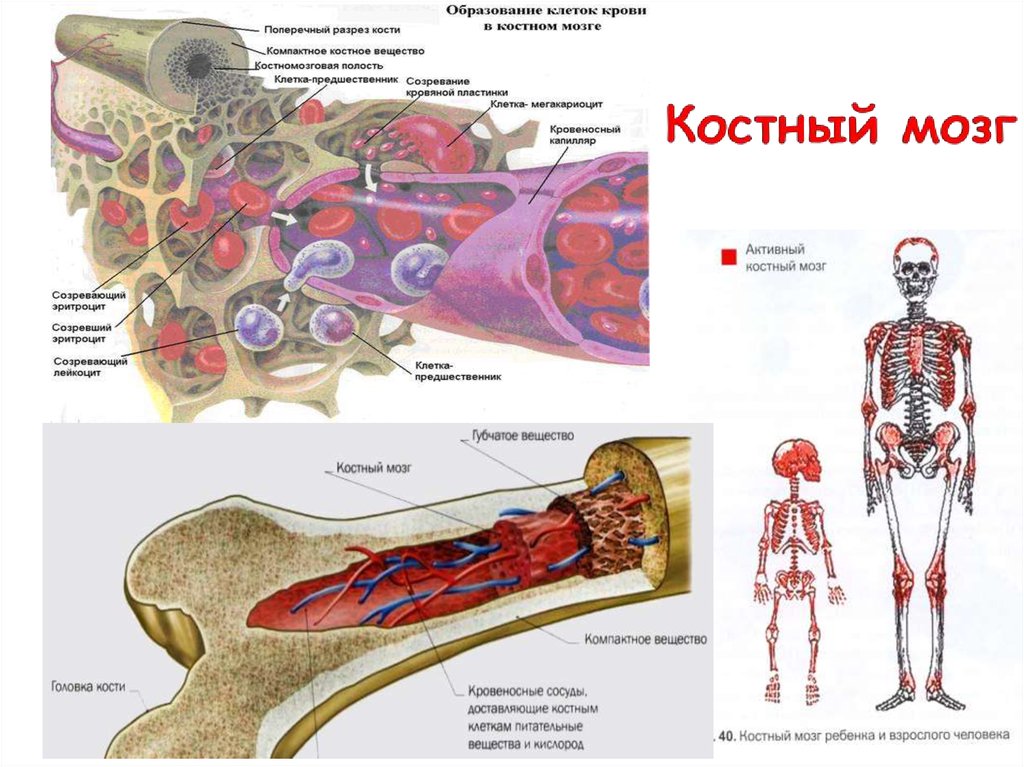
Чтобы понять колоссальную роль костного мозга в жизнедеятельности человека, обратимся к его «функциональным обязанностям». Ежедневно наш организм должен непрерывно вырабатывать приблизительно пятьсот миллиардов кровяных клеток, и этот процесс возложен на работу костного мозга. Таким образом, данный орган является ключевым компонентом в деятельности кроветворной системы, отвечающей за формирование новых иммунных клеток.
Костный мозг по своей структуре представляет собой «жидкое» вещество, расположенное в полости костей и содержащее в себе множество стволовых клеток, которые и являются объектом пересадки при рассматриваемой процедуре. Время трансплантации костного мозга занимает от одного до двух часов. Длительным процессом является период подготовки к операции и пост трансплантационный этап приживления костной ткани.
Пересадка костного мозга проводится при таких заболеваниях как:
- Онкология различного генеза (саркома, рак крови (лейкоз), спинного мозга и легких, миеломная болезнь, лимфомы, рак груди и мужских половых желез);
- Анемия апластическая (тяжелая болезнь, при которой нарушается функция кроветворной системы костного мозга и его способность к выработке клеток крови);
- Наследственные анемические патологии (анемия Кули или талассемия – снижение синтеза пептидов, являющихся элементами гемоглобина, серповидная анемия –врожденное нарушение структуры белка гемоглобина);
- Мукополисахаридоз I типа (МПС I)и мукополисахаридоз типа I-Н (синдром Гурлер) – генетическая патология, связанная с нарушением расщепления вредных ферментов и накопления их в организме;
- Аплазия лимфоцитарная, тяжелый комбинированный иммунодефицит, синдром Вискотта–Олдрича. Все эти болезни связанны с дисфункцией работы лимфоцитов в различной степени.
Кроме перечисленного, пересадка костного мозга показана для регенерации ткани хряща при заболеваниях суставов (артрозы, остеопорозы и др.). В отдельных случаях применяется хирургический метод, т.н. спондилодез, сращивающий позвонки посредством трансплантации костной ткани. Этот вид операции проводится на позвоночнике путем осуществления на коже небольшого надреза между позвонками скальпелем.
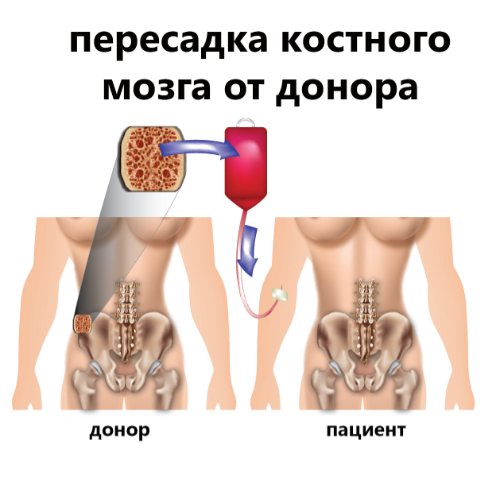
Процедура пересадки костного мозга предусматривает изъятие у донора гемопоэтических стволовых клеток и их пересадку в другой организм с последующей выработкой ими новых кровеносных клеток – тромбоцитов, эритроцитов и лейкоцитов.
Трансплантация костного мозга противопоказана беременным женщинам.
Врачи отмечают, что трансплантация костного мозга является важной и жизненно необходимой процедурой для пациентов с различными заболеваниями крови, такими как лейкемия или апластическая анемия. Процесс начинается с тщательного подбора донора, который должен иметь совместимость с реципиентом. Это может быть как родственник, так и анонимный донор из регистра.
После нахождения подходящего донора, пациент проходит курс химиотерапии или радиотерапии для уничтожения больных клеток и подготовки организма к трансплантации. Затем из костного мозга донора извлекаются стволовые клетки, которые вводятся реципиенту через вену, как при обычной трансфузии. Врачи подчеркивают, что после процедуры важно наблюдение за состоянием пациента, так как могут возникнуть осложнения, включая отторжение трансплантата. Тем не менее, успешная трансплантация может значительно улучшить качество жизни и продлить ее.

Какие виды пересадки костного мозга известны медицине?
- Аутотрансплантация (аутологичная трансплантация). Данный метод предусматривает использование собственных стволовых клеток больного в том случае если костный мозг еще не был поврежден. Специалисты производят взятие кроветворных клеток, подвергают их заморозке, проводят курс химической терапии в больших дозах и после вводят размороженные клетки в пораженный участок. Подобный вариант процедуры применим при нейробластоме (опухоль симпатической нервной системы злокачественной этиологии) и лимфоме. При проведении такого варианта лечения необходим контроль над тем, чтобы число вводимых стволовых клеток было достаточным для приживления ткани, а раковые клетки не вызывали рецидива;
- Изотрансплантация (сингенная трансплантация).При такой процедуре осуществляется забор клеток у человека с аналогичным набором ген – однояйцевые близнецы, что полностью нейтрализует риск возникновения постпересадочных последствий, в виде иммунологических реакций;
- Аллотрансплантация (аллогенная трансплантация). В данном случае объектом пересадки становятся стволовые клетки донора. Чем опасна такая разновидность? В отличие от других двух процедур, данный способ более сопряжен с рисками различных постоперационных реакций, в числе которых, отторжение трансплантационной ткани либо РТПХ, когда пересаженные клетки начинают атаковать клетки организма получателя, иммунитет которого полностью подавлен в связи с отсутствием собственной кроветворной ткани. Такой вид операции применяется больным раком крови и апластической анемией.
Наряду с указанными процедурами пересадки, применяется также трансплантация сниженной интенсивности (не миелоаблативная аллогенная трансплантация), не требующая сложных подготовительных мероприятий. В этом случае клетки реципиента начинают замещаться пересаженными на протяжение многих месяцев, не вызывая радикальных реакций и процессов. Обычно, такая операция применяется в отношении старых людей, больных тяжелой формой других заболеваний, инфекционных больных со слабой иммунной системой. Период реабилитации длится недолго.
Как подбирается донор?
Однако, трансплантация может быть успешной и в случае если донор и пациент имеют частичную совместимость, при этом, их HLA-белки должны быть идентичны, хотя бы на пятьдесят процентов. Название процедуры – гаплоидентичная.
Важно: Чтобы быстро и правильно найти подходящего донора необходимо максимально расширить поиск кандидатов. Содействие в их подборе оказывают специализированные донорские программы. На сегодняшний день, в России такие программы отсутствуют, в связи, с чем пациенты пользуются иностранными проектами. Необходимо знать, что при выборе донора, существенное значение имеет расовый и этнический фактор реципиента и донора, так как гистосовместимость лиц с разных континентов очень редко совпадает.
Кто может стать донором, и какие требования предъявляются к ним:
- Совершеннолетние лица и люди не старше 55 лет;
- Лица, никогда не болевшие вирусной формой гепатита (В и С) и не являющиеся носителями вируса иммунодефицита;
- Психически здоровые;
- Не болеющие туберкулезом и не имеющие злокачественных образований.
На сегодняшний день, в мировой список доноров по пересадке костного мозга внесено свыше 25 миллионов человек. В разрезе страновой категории лидирующими реципиентами являются доноры из США и стран Европы (особенно Германия – семь миллионов человек), а также из Беларуси (двадцать восемь тысяч) и России (десять тысяч человек).
Трансплантация и донорство костного мозга вызывают множество эмоций и обсуждений. Люди делятся своими историями, рассказывая о том, как это изменило их жизни. Многие отмечают, что донорство — это акт настоящей доброты и самопожертвования, способный спасти жизни. Процедура начинается с тщательного обследования донора, чтобы убедиться в его здоровье. Затем происходит забор клеток, который может быть осуществлён либо из крови, либо из костного мозга. Несмотря на страхи и сомнения, многие доноры отмечают, что процесс не так страшен, как кажется, и что возможность помочь кому-то в борьбе с болезнью стоит всех усилий. Люди, получившие трансплантацию, часто говорят о второй жизни и надежде, которую они обрели благодаря щедрости незнакомцев.

Этап подготовки донорских клеток
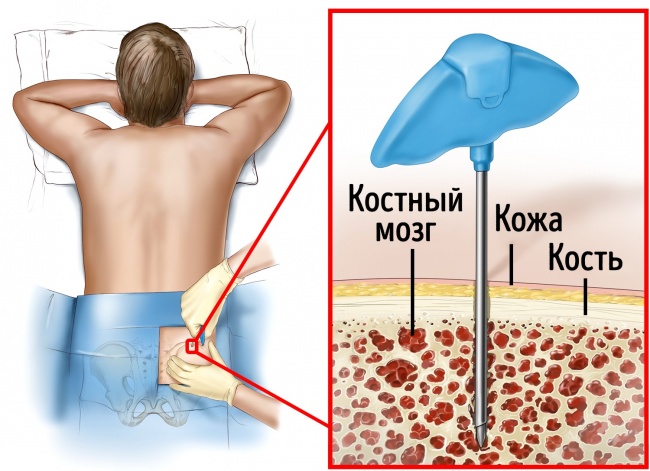
Откуда берутся клетки для пересадки? В современной медицинской практике, извлечение стволовых клеток осуществляется из трех источников: костный мозг, кровь или пуповинная кровь. Как происходит их получение, и каким способом берут костный мозг у доноров? После прохождения всех процедур на предмет совместимости стволовых клеток, донор начинает готовится к забору костного мозга для дальнейшей пересадки.
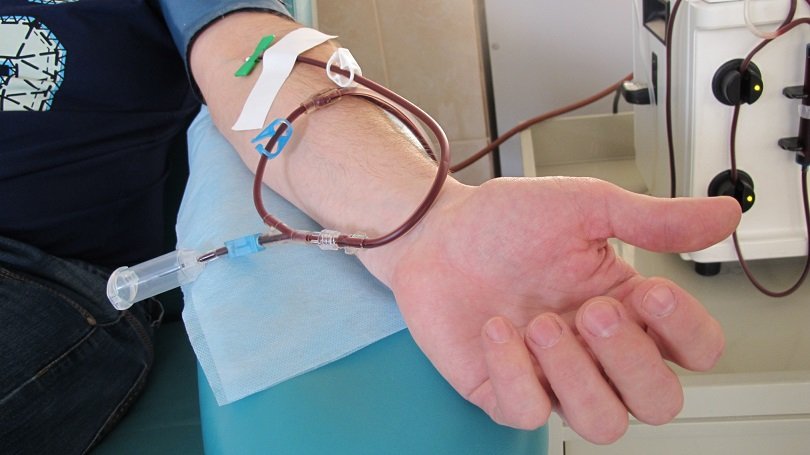
При пересадке стволовых клеток крови способ извлечения немного иной, чем в описанной выше процедуре. В течение 5 дней до начала запланированного изъятия клеток, донор начинает прием медикаментов, запускающих процесс их передвижения по сосудам, т.н. факторы роста. По прошествии окончания лекарственной терапии начинается процедура извлечения стволовых клеток из крови (аферез), которая в общей сложности занимает около 5-ти часов. Донор подключается к аппарату, который прогоняет кровь и делит ее компоненты крови, извлекая стволовые клетки.
За время прохождения процедуры отфильтровывается до пятнадцати литров крови, однако на выходе удается извлечь лишь двести миллиграммов, с концентратом стволовых клеток. После такого процесса организм донора начинает увеличивать объем выработки кроветворных клеток, в связи с чем не исключается вероятность болезненных ощущений в костях.
Особенности подготовки пациента к пересадке костной ткани и операция
Подготовка больного к трансплантации костного мозга или СКК является жизненно важной частью всего процесса пересадки КМ. За десять дней до трансплантации пациент подвергается этапу кондиционирования (иммуносупрессивная терапия), который направлен на:
- Полную ликвидацию собственного костного мозга, который не способен выполнять кроветворные функции;
- Угнетение иммунитета организма посредством разрушения оставшихся белых кровяных телец в крови и печени.
Важно: иммуносупрессивная терапия – это необратимый процесс и поскольку пациент лишается собственных кроветворных тканей, при отказе донора от дальнейших процедур либо неудавшейся трансплантации, больной умирает.
Совет: Применение лучевой терапии в преддверие пересадки костного мозга нарушает работу щитовидной железы, в связи с чем больной в обязательном порядке должен начать прием тиреоидных гормонов.
После завершения этапа иммуносупрессивной терапии проходит операция по пересадке костного мозга, посредством внутривенного введения пациенту донорской костной ткани либо стволовых клеток крови, изъятых из обычной или пуповинной крови.
Процесс приживления костной ткани
Приживление костного мозга или стволовых клеток крови исчисляется неделями и годами, однако медики считают, что изначальный и самый важный этап «адаптации» новой ткани приходится на первые двадцать дней после пересадки. В это время ключевая задача врачей – не допустить, чтобы пациент «подцепил» какое-либо вирусное или инфекционное заболевание. Для этого:
- Назначается курс антибиотикотерапии, тромбоцитарной терапии и других препаратов, нейтрализующих атаку новых клеток на организм;
- Обеспечивается соблюдение всех правил гигиены при контакте с пациентом;
- Для определения степени приживления костной ткани производятся ежедневные исследования анализов крови;
- Вводится режим изоляции больного от контакта со всеми, кроме медицинского персонала, запрещается передача продуктов питания и личных вещей. Если пациенту необходимо выйти из палаты, обязательным условием является ношение защитного халата и обуви, перчаток и маски.
По статистике, почти 50% пациентов по трансплантации костного мозга являются дети, у которых диагностирован рак крови. У детей пересадка данного органа имеет аналогичные этапы лечения, что и у взрослых, однако в их случае, применяются более дорогие медикаменты.
Обратите внимание: в этот период существенно нарушается психическое состояние больного – постоянное присутствует чувство боязни и апатия, которые являются очень частыми явлениями при трансплантации донорских тканей. По отзывам отдельных пациентов, психоэмоциональное напряжение и депрессия отягчали их состояние больше, чем физические боли. По этой причине, весьма важно чтобы больной находился в благоприятном психологическом климате и не подвергался негативному воздействию.
После трансплантации костного мозга жизнь реципиента некоторое время должна быть подчинена определённому порядку, иначе последствия могут быть опасными, а осложнения непоправимыми. В первые полгода, пока организм восстанавливается, противопоказано заниматься как физическим, так и умственным трудом, посещать места большого скопления людей во избежание заражения какой-либо инфекцией.
В общей сложности в течение одного года после операции, пациент должен проходить постоянный контроль за своим состоянием у специалистов и вовремя сдавать необходимые анализы. Именно этот период очень важен с точки зрения приживления пересаженного органа, запуска процесса его полноценной работы с выработкой иммунных клеток и всех важных элементов кроветворной системы. Ключевая задача – восстановить все функции организма.
Жизненный цикл после пересадки костного мозга?
Прогноз выживаемости перенесших пересадку костного мозга пациентов во многом зависит от возраста, характера заболевания и его развития до пересадки, а также от гендерного фактора. 80% женщин возрастом до 30 лет, имеющих продолжительность болезни менее 2 лет до операции, в среднем от 6 до 8 лет. При заболеваниях онкологического характера, продолжительность жизни связанна с фактором рецидива – если в течение пяти 5 лет не наблюдалось повторного образования, то риски существенно снижаются.
Цена операции по пересадке костного мозга
Многие задаются вопросом, сколько стоит пересадка такого важного орган? Процедура трансплантации костного мозга является достаточно затратной.
В России диапазон цен разнится в зависимости от городов – в г. Москва от одного миллиона рублей, в г. Санкт-Петербург (СПБ) от двух миллионов и выше.
В других странах СНГ (Минске, Киеве) и в западных клиниках стоимость такой операции составляет сто и более тысяч евро. Наиболее успешно делают пересадку КМ в Беларуси и странах Европы (преимущественно в Германии).
На бесплатной основе в Российской Федерации трансплантация костного мозга проводится по ограниченной квоте, поскольку на эти цели из государственного бюджета выделяется слишком мало средств и очень сложно подобрать донора из России ввиду отсутствия российского списка доноров. Эту ситуацию пытаются исправить и ежегодно проводят акции по пополнению базы доноров. В 2016 году в результате проведения ряда мероприятий в Новосибирске количество доноров по пересадке костного мозга увеличилось на 600 человек.
Видео: Донорство костного мозга
https://youtube.com/watch?v=nSyB7DZxiCE
Вопрос-ответ
Каковы основные этапы процедуры трансплантации костного мозга?
Процедура трансплантации костного мозга включает несколько ключевых этапов: сначала проводится предварительное обследование пациента и поиск подходящего донора. Затем донор проходит процедуру забора клеток, которая может быть выполнена либо через кровь, либо через операцию. После этого пациенту назначается подготовительная терапия, которая включает химиотерапию или радиотерапию для уничтожения больных клеток. Наконец, осуществляется пересадка донорских клеток, после чего начинается период восстановления.
Какие риски связаны с донорством костного мозга?
Донорство костного мозга, как и любая медицинская процедура, связано с определенными рисками. Наиболее распространенные из них включают боль в области забора, временные изменения в уровне энергии и возможные реакции на анестезию. В редких случаях могут возникнуть более серьезные осложнения, такие как инфекция или повреждение окружающих тканей. Однако большинство доноров восстанавливаются быстро и без серьезных последствий.
Как можно стать донором костного мозга?
Чтобы стать донором костного мозга, необходимо зарегистрироваться в специализированном регистре доноров. Это обычно включает заполнение анкеты и сдачу образца слюны или крови для определения генетических маркеров. После регистрации доноры могут быть вызваны для дальнейшего обследования и, в случае совпадения с пациентом, для проведения процедуры забора клеток. Важно помнить, что донорство является добровольным и анонимным процессом.
Советы
СОВЕТ №1
Перед тем как стать донором костного мозга, тщательно изучите информацию о процессе и его значении. Понимание того, как ваша помощь может спасти жизнь, поможет вам принять осознанное решение.
СОВЕТ №2
Обсудите свои намерения стать донором с врачом или специалистом в области донорства. Они могут ответить на ваши вопросы и развеять мифы о процедуре, что поможет вам чувствовать себя более уверенно.
СОВЕТ №3
Если вы решите стать донором, убедитесь, что вы соответствуете всем медицинским требованиям. Пройдите все необходимые обследования и тесты, чтобы гарантировать безопасность как для вас, так и для реципиента.
СОВЕТ №4
После процедуры дайте себе время на восстановление. Следуйте рекомендациям врачей и не стесняйтесь обращаться за поддержкой, если у вас возникнут вопросы или беспокойства в процессе реабилитации.