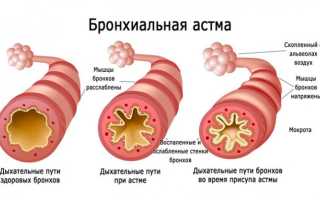
Бронхиальная Астма (БА) — повышенная реактивность нижних дыхательных путей на различные стимулы; эпизодические и с обратимой обструкцией приступы затруднений дыхания; их выраженность может варьировать по степени тяжести от легких, без ограничения активности больного, до тяжелых и угрожающих жизни. Обструкция дыхательных путей длительностью в несколько дней или недель известна как status asthmaticus.
Эпидемиология и этиология.
Принято считать, что 5% взрослых и более 10% детей пережили эпизоды бронхиальной астмы.
Основные нарушения — это гиперчувствительность дыхательных путей как к специфическим, так и к неспецифическим факторам. У всех больных отмечается выраженная бронхоконстрикция при ингаляции метахолина или гистамина (неспецифические бронхоконстрикторы).
У некоторых больных развивается Аллергическая БА, обострение симптомов у них связано с воздействием пыльцы растений или других аллергенов. У этих больных в анамнезе имеются другие аллергические заболевания (ринит, крапивница и экзема). Кожные пробы к аллергенам положительны, уровень IgE в сыворотке крови может быть повышен. Ингаляция специфических аллергенов провоцирует бронхоконстрикцию.
Значительное число больных бронхиальной астмой не имеют аллергии в анамнезе и не реагируют на кожные или ингаляционные пробы со специфическими аллергенами. У многих бронхоспазм развивается после острого респираторного заболевания.
В отношении этих больных говорят об Идиосинкразии или Эндогенной БА.
У ряда больных симптомы возникают при физической нагрузке, пребывании на холоде или воздействии профессионально неблагоприятных факторов. Отмечается усиление свистящего дыхания после ОРЗ или в ответ на эмоциональный стресс.
Патогенез.
В основе патогенеза астматического диатеза лежит неспецифическая гиперчувствительность трахеобронхиального дерева.
Этиология гиперреактивности дыхательных путей при бронхиальной астме неясна, но известно, что в ее основе — воспалительные заболевания дыхательных путей. Чувствительность дыхательных путей может изменяться, что коррелирует с клиническими симптомами.
Реактивность дыхательных путей могут усиливать многие факторы: аллергены, фармакологические вещества, поллютанты, производственные факторы, инфекция, эмоциональный стресс, чрезмерная физическая нагрузка. Среди наиболее типичных повреждающих факторов выделяют: аллергены воздушной среды, аспирин, В-адреноблокаторы (пропранолол, тимолол); сульфиты в пище; воздушные поллютанты (озон, азота диоксид) и респираторные инфекции.
Симптомы.
Свистящее дыхание, одышка, кашель, лихорадка, образование мокроты, другие аллергические нарушения. Возможные способствующие факторы (аллергены, инфекция и т.д.), ночное возникновение приступов астмы. Приступы поддаются медикаментозному лечению.
Исход предшествующих приступов (например, необходимость в госпитализации, лечение стероидами).
Физикальное обследование.
Общее: тахипноэ, тахикардия, участие вспомогательной дыхательной мускулатуры, цианоз, парадоксальный пульс (включение вспомогательной мускулатуры и парадоксальный пульс коррелируют с тяжестью обструкции). Легкие: адекватная аэрация, при аускультации определяют симметричность дыхания, хрипы, удлиненный выдох, увеличение объема легких. Сердце: признаки ХСН. Аллергические ринит и (или) синусит или дерматит.
Лабораторные данные.
Несмотря на то, что функциональные пробы легких не являются решающими в диагностике, они помогают оценить выраженность обструкции дыхательных путей и последующей реакции на терапию в хронических и острых ситуациях.
ЖЕЛ, ФЖЕЛ,, ОФВ, максимальная скорость потока воздуха в середине выдоха, максимальная скорость выдоха (тест Тиффно), ОФВ/ЖЕЛ уменьшены; остаточный объем (ОО) и общая емкость легких (ОЕЛ) повышены во время эпизодов обструкции.
Уменьшение ФЖЕЛ, < 25% от должной или < 0,75 л после назначения бронходилататора, указывает на тяжесть заболевания.
Общий анализ крови: эозинофилия.
Содержание IgE незначительно повышено, выраженное увеличение подозрительно на аллергизацию (при аспергиллезе легких).
Анализ мокроты: эозинофилия, спирали Куршмана (цилиндры из бронхиол), кристаллы Шарко — Лейдена; нейтрофилез доказывает наличие инфекции бронхов.
Газы артериальной крови: характерны признаки гипоксемии во время приступов; обычно выражены гипокапния и респираторный алкалоз; нормальное или повышенное парциальное давление РСО2 свидетельствует о значительном утомлении дыхательной мускулатуры и обструкции дыхательных путей.
Рентгенография грудной клетки необходима не всегда, она может документировать увеличение объема легких, участки инфильтратов, обусловленные ателектазом дистальнее закупоренных дыхательных путей; этот признак важен при подозрении на их инфицирование.
Дифференциальная диагностика.
«Любое свистящее дыхание — еще не бронхиальная астма». Дифференцируют с ЗНС, хроническим бронхитом и (или) эмфиземой, обструкцией ВДП, вызванной инородным телом; опухолью; отеком гортани; карциноидными опухолями (обычно сопровождающимися стридорозным, а не свистящим дыханием); повторной эмболией легких, эозинофильной пневмонией, дисфункцией голосовых складок, системным васкулитом с поражением легких.
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ.
Применяют 5 групп фармакологических препаратов, после устранения провоцирующего фактора (если возможно).
- В-адренергические сионисты.
Рутинные ингаляции дают более быстрый эффект и лучший терапевтический индекс; изотарин, албутерол, тербуталин (бриканил), метапротеренол, фенотерол (беротек) или изопротеренол применяют с помощью спрэя или дозирующего ингалятора. Адреналин 0,3 мл, в разведении 1:1000, подкожно (в острых ситуациях, при отсутствии поражения сердца). Внутривенное введение радренергических средств в тяжелых случаях БА не оправдано вследствие токсического влияния на организм.
- Метилксантины.
Теофиллин и различные его соли; дозу регулируют до концентрации препарата в крови 10-20 мкг/мл; назначают внутрь или внутривенно (как аминофиллин). Клиренс теофиллина широко варьирует и снижается с возрастом, при дисфункции печени, декомпенсации сердца, легочном сердце, лихорадке. Многие препараты также изменяют клиренс теофиллина (снижают период полувыведения: сигареты, фенобарбитал, дифенин; повышают — эритромицин, аллопуринол, циметидин, пропранолол). Детям и молодым курящим взрослым назначают ударную дозу: 6,0 мг/кг, затем инфузионно 1 мг/кг в час в течение 12 ч, после чего дозу снижают до 0,8 мг/кг в час. У других больных, не получавших теофиллин, ударная доза остается той же, а поддерживающую снижают до 0,1-0,5 мг/кг в час. У больных, уже получивших теофиллин, ударную дозу не применяют или уменьшают.
- Глюкокортикоиды.
Преднизолон 40-60 мг в день внутрь с последующим снижением дозы на 50% каждые 35 дней; гидрокортизон, ударная доза 4 мг/кг внутривенно, затем 3 мг/кг каждые 6 ч; метилпреднизолон 50-100 мг внутривенно каждые 6 ч. Большие дозы глюкокортикоидов, дающие кумулятивный эффект, не имеют преимуществ перед обычными дозами. Эффект стероидов во время приступа бронхиальной астмы проявляется через 6 ч и позже. Ингаляционные формы глюкокортикоидов служат важным дополнением к постоянной терапии; их не используют при острых приступах. Эффект ингаляционных стероидов зависит от дозы.
- Кромолин натрия (интал).
Не относится к бронходилататорам; применяется в базисной терапии как профилактическое средство; не назначается при острых приступах; применяют с помощью дозирующего ингалятора или вдувания порошка (по 2 вдувания в день). Эффективность препарата определяется лишь после применения в течение 46 нед.
- Антихолинергические средства.
Аэрозольный атропин и родственные препараты, такие как ипратропиум,неабсорбируемый четвертичный аммоний. Бронходилатация может быть выше, чем от симпатомиметиков, но эффект наступает медленнее (пик бронходилатации через 6090 мин). Ипратропиум можно применять с помощью дозирующего ингалятора, 2 вдоха каждые 6 ч. К лечению острой или хронической бронхиальной астмы добавляют отхаркивающие и муколитические средства.
Врачи подчеркивают, что бронхиальная астма является хроническим заболеванием, требующим комплексного подхода к лечению и управлению. Специалисты отмечают, что важным аспектом является ранняя диагностика, которая позволяет предотвратить развитие серьезных осложнений. Врачи рекомендуют пациентам внимательно следить за симптомами, такими как одышка, свистящее дыхание и кашель, особенно в ночное время.
Кроме того, медики акцентируют внимание на необходимости индивидуального подбора терапии, включая ингаляторы и противовоспалительные препараты. Врачи также советуют избегать триггеров, таких как аллергены и загрязненный воздух, что может значительно улучшить качество жизни пациентов. Регулярные консультации с врачом и соблюдение рекомендаций являются ключевыми для контроля заболевания и предотвращения обострений.
Бронхиальная астма — это заболевание, о котором говорят многие. Люди делятся своим опытом, описывая, как астма влияет на их повседневную жизнь. Некоторые отмечают, что приступы могут возникать в самых неожиданных ситуациях, например, при физической активности или в условиях сильной аллергии. Многие пациенты подчеркивают важность правильного контроля заболевания: регулярное использование ингаляторов и соблюдение рекомендаций врача становятся залогом комфортной жизни.
Среди обсуждений часто встречаются советы по предотвращению обострений, такие как избегание аллергенов и поддержание чистоты в доме. Также люди делятся историями о том, как поддержка близких и понимание окружающих помогают справляться с трудностями. Важно отметить, что несмотря на сложности, многие находят способы адаптироваться и вести активный образ жизни, вдохновляя других не сдаваться перед лицом болезни.

Неотложная помощь при Бронхиальной астме!
В-агонисты в аэрозоле применяют в первичной терапии острых приступов БА.
Дают каждые 20 мин до 3 доз; затем каждые 2 ч до купирования приступа.
Аминофиллин после первого часа может ускорить наступление эффекта.
Парадоксальный пульс, участие вспомогательной мускулатуры и выраженное увеличение ЖЕЛ служат индикаторами тяжести заболевания и показаниями к определению содержания газов в артериальной крови и пик флоуметрии — ПСВ (определению пика скорости выдоха) или ОФВ.
Ожидаемое значение: ПСВ < 20%; удвоение показателя через 60 мин, отсутствие этого удвоения на фоне терапии требует добавления глюкокортикоидов.
Постоянное лечение.
- Терапия первой линии также складывается из применения В-агонистов.
- При сохранении симптомов необходимо добавить Противовоспалительные препараты (глюкокортикоиды или стабилизаторы клеточных мембран). Регулирование лекарственной терапии основано на объективном измерении функции легких (тест Тиффно, ОФВ).
Вопрос-ответ

Что такое бронхиальная астма и как она проявляется?
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, которое приводит к их сужению и затруднению дыхания. Основные симптомы включают свистящее дыхание, одышку, кашель и чувство сжатия в груди. Эти проявления могут усиливаться в ответ на различные триггеры, такие как аллергены, физическая нагрузка или холодный воздух.
Каковы основные методы лечения бронхиальной астмы?
Лечение бронхиальной астмы включает использование ингаляторов с бронхорасширяющими средствами и противовоспалительными препаратами, такими как кортикостероиды. Также важно избегать триггеров, контролировать окружающую среду и следовать индивидуальному плану лечения, разработанному врачом. В некоторых случаях могут быть рекомендованы биологические препараты для более тяжелых форм заболевания.
Как можно предотвратить приступы бронхиальной астмы?
Для предотвращения приступов важно идентифицировать и избегать триггеров, таких как аллергены, табачный дым и загрязненный воздух. Регулярное использование назначенных лекарств и соблюдение плана лечения также играют ключевую роль. Физическая активность в безопасной среде и обучение техникам управления стрессом могут помочь снизить риск обострений.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры и следите за состоянием легких. Это поможет вам контролировать течение болезни и своевременно корректировать лечение.
СОВЕТ №2
Избегайте триггеров, которые могут спровоцировать приступ астмы. Это могут быть аллергены, такие как пыльца, шерсть животных или табачный дым. Создайте комфортную среду в вашем доме, используя очистители воздуха и регулярно проводя уборку.
СОВЕТ №3
Разработайте план действий на случай приступа астмы. Обсудите с врачом, какие шаги следует предпринять при ухудшении состояния, и всегда имейте при себе ингалятор или другие необходимые медикаменты.
СОВЕТ №4
Занимайтесь физической активностью, но выбирайте виды спорта, которые не нагружают дыхательную систему. Например, плавание может быть отличным вариантом, так как влажный воздух помогает облегчить дыхание.