Миелобластный лейкоз нередко относят к такой категории, как болезни молодых. По статистике чаще всего он определяется у людей, которые едва перешагнули рубеж в 30-40 лет. Если же говорить о распространенности патологии, то подобное заболевание встречается в 1 случае на 100 тысяч населения. Никакой зависимости от пола или расы не существует.
В чем суть проблемы?
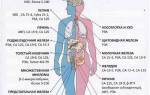
На картинке можно увидеть, какой состав крови у здорового человека, и как она меняется при лейкозе:
Многих, естественно, волнует вопрос: что это такое? Острый миелолейкоз (или резко миелоцитарный лейкоз) – это патология онкологического характера, затрагивающая систему крови, когда отмечается неконтролируемое размножение лейкоцитов измененной формы. Кроме того, в анализе крови будут присутствовать и такие проблемы, как уменьшение количества эритроцитов, тромбоцитов и лейкоцитов из категории нормальных.
Заболевания крови отличаются особой опасностью для человека. И это неспроста, ведь именно кровь находится в тесном контакте со всеми органами и системами в организме, именно она является переносчиком жизненно важного гемоглобина и кислорода. Поэтому крайне важно, чтобы кровообращение было налажено полностью и правильно. Клеточный же состав должен оставаться в пределах нормы.
Под острым миелобластным лейкозом (ОМЛ) понимают состояние, когда изменяются незрелые клетки крови, названные бластами. В это же время в организме ощущается недостаток зрелых клеток. Измененные бласты увеличиваются фактически в геометрической прогрессии.
Тут важно понимать, что процесс изменения клеток необратим и не контролируется никакими лекарственными препаратами. Лейкемия бластных клеток – тяжелое и угрожающее жизни заболевание.
Обычно все патпроцессы в такой ситуации локализуются в костном мозге и периферической системе кровообращения. Злокачественные клетки активно подавляют не сломанные и не испорченные и начинают заражать буквально все в теле.
Что такое лейкоз и можно ли его предотвратить? Что такое химиотерапия? Ответы на вопросы узнаете, посмотрев следующее видео:

Острый миелобластный лейкоз (ОМЛ) представляет собой агрессивное онкологическое заболевание, характеризующееся неконтролируемым размножением миелобластов в костном мозге. Врачи отмечают, что ранняя диагностика и своевременное лечение играют ключевую роль в улучшении прогнозов для пациентов. Современные методы терапии включают химиотерапию, которая направлена на уничтожение раковых клеток, а также трансплантацию стволовых клеток, что может значительно увеличить шансы на ремиссию. Однако, несмотря на достижения медицины, прогнозы остаются неоднозначными и зависят от множества факторов, включая возраст пациента, общее состояние здоровья и генетические особенности заболевания. Врачи подчеркивают важность индивидуального подхода к каждому случаю и необходимость комплексного лечения для достижения наилучших результатов.

Виды проблемы
Острый миелобластный лейкоз – это достаточно широкая группа патологических изменений в организме человека. Так, выделяют несколько вариантов при классификации данной патологии:
- М0 – опасная разновидность, которая отличается высокой сопротивляемостью к химиотерапии и имеет крайне неблагоприятные прогнозы для жизни пациента.
- М1 – быстропрогрессирующий вид миелобластного лейкоза с высоким содержанием в крови бластных клеток.
- М2 – уровень зрелых лейкоцитов около 20%.
- М3 (промиелоцитарный лейкоз) – отличается активным скоплением незрелых лейкоцитов в костном мозге.
- М4 (миеломоноцитарный лейкоз) – лечится химиопрепаратами и пересадкой костного мозга. Чаще диагностируется у детей и имеет неблагоприятные прогнозы для жизни.
- М5 (монобластный лейкоз) – в костном мозге определяется около 25% бластных клеток;
- М6 (эритроидный лейкоз) – редко встречается, имеет неблагоприятные прогнозы.
- М7 (мегакариобластный лейкоз) — патология с травмированием миелоидного ростка, развивающаяся при синдроме Дауна;
- М8 (базофильный лейкоз) – диагностируется у детей и подростков. Вместе с миелобастными клетками определяются атипичные базофилы.
Более подробная классификация лейкозов представлена на картинке:
Выбор тактики терапии, постановка прогнозов жизни и длительность ремиссионных промежутков напрямую зависят от вида лейкоза.
Причины развития проблемы
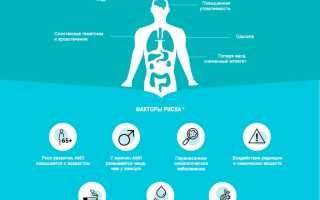
Белокровие, острый миелоидный лейкоз – все это одно и то же название такой патологии. Естественно, что многих волнует, что приводит к развитию такой проблемы. Но, как и в случае с другими видами онкологии, врачи со 100% уверенностью не могут назвать катализатор изменения клеток крови. Однако возможность выделить предрасполагающие факторы есть.
На сегодняшний день основной причиной развития патологии называют хромосомные нарушения. Обычно имеют в виду ту ситуацию, которая названа «филадельфийская хромосома». Это состояние, когда из-за нарушения начинают меняться местами целые участки хромосом, образуя совершенно новую структуру молекулы ДНК. Дальше быстро образуются копии таких злокачественных клеток, что и приводит к распространению патологии.
К такой ситуации, по мнению медиков, могут приводить:
- Облучение радиацией. Так, например, в зоне риска те, кто находится на производственных участках с большим количеством излучения, спасатели, работающие на месте разбора завалов, как это было на Чернобыльской АЭС, пациенты, проходившие ранее облучение для терапии иного вида онкологии.
- Некоторые вирусные заболевания.
- Электромагнитные излучения.
- Воздействие ряда лекарственных средств. Обычно в этом случае имеют в виду терапию против рака из-за ее повышенной токсичности на организм.
- Наследственность.
Те, кто в группе риска, обязательно должны регулярно проходить обследование.
Острый миелобластный лейкоз (ОМЛ) — это агрессивное заболевание, при котором происходит неконтролируемый рост миелобластов, клеток, отвечающих за образование крови. Симптомы могут включать усталость, частые инфекции, кровотечения и анемию. Лечение ОМЛ обычно включает химиотерапию, направленную на уничтожение раковых клеток, а в некоторых случаях — трансплантацию костного мозга. Прогноз зависит от множества факторов, включая возраст пациента, общее состояние здоровья и генетические особенности заболевания. Современные методы лечения значительно улучшили выживаемость, но важно помнить, что каждый случай индивидуален. Поддержка со стороны близких и профессионалов играет ключевую роль в процессе лечения и реабилитации.

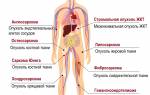
Симптоматика патологии
ОМЛ у взрослых, как и у детей, характеризуется определенными симптомами и признаками. Клетки размножаются и изменяются с неконтролируемой скоростью, поэтому признаки заболевания появляются довольно быстро, и игнорировать их у человека никак не получится – слишком они яркие.
В числе симптомов данной патологии выделяют:
- Бледность кожных покровов – такой симптом нередко называют одним из первых и характерных, т.к. он сопровождает все патологии кроветворения.
- Признаки анемии.
- Бесконтрольные кровотечения, которые иногда трудно остановить.
- Появление субфебрильной температуры – она может колебаться в пределах 37,1-38 градусов, появление потливости во время ночного сна.
- Появление сыпи на коже – она представляет собой небольшие красные пятнышки, которые при этом не зудят.
- Появление одышки – причем она характерна даже для небольших физнагрузок.
- Появление чувства боли в костях, особенно активизирующееся во время ходьбы, но боль несильная, поэтому люди могут привыкнуть к ней.
- Появление не деснах припухлости, развитие кровоточивости и гингивита.
- Появление гематом – такие пятна красно-синего цвета могут появляться в любой части тела.
- Снижение иммунитета и частые инфекционные болезни.
- Резкая потеря веса.
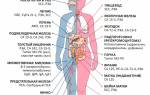
Какие определены нормы показателей крови для здорового человека, смотрите на картинке:
Вторая часть таблицы на следующей картинке:
Возраст пациента при этом не важен. У всех эти признаки при наличии данного заболевания будут появляться. Если интоксикация затронула головной мозг, появляются неврологические симптомы: головные боли, эпиактивность, рвота, ВЧД, нарушения слуха, зрения.
У детей могут проявляться следующие признаки:
- Ухудшение памяти;
- Апатия и нежелание играть;
- Боли в животе;
- Изменения походки.
Как диагностировать?
Так как резко ОМЛ проявляется всегда, то с походом к врачу затянуть не удастся. На приеме специалист предложит целый комплекс мероприятий, которые позволят поставить точный диагноз и подобрать оптимальные методы лечения. Сначала осмотр и опрос. Затем предполагаются следующие диагностические процедуры:
- Анализ крови общего плана. Тут будут обращать особое внимание на количество лейкоцитов в крови. В крови больных увеличивается число незрелых белых клеток, отмечается изменение числа тромбоцитов. Исследование анализа крови – одно из основных в этом списке.
- Биохимический анализ крови. Такой анализ при лейкозе покажет высокое содержание витамина В12, а также мочевой кислоты и ряда ферментов.
- Биопсия костного мозга.
- Цитохимия – для изучения берут образцы крови и костного мозга.
- УЗИ – такой метод помогает определить увеличение в размерах печени и селезенки (эти органы обычно увеличиваются при данной патологии).
- Исследование генетики.
На основании полученных данных врач сможет поставить точный диагноз и определить направление терапии.
Как лечить?
Медицинские манипуляции подразумевают следующие варианты:
- Химиотерапия;
- Лучевая терапия;
- При необходимости — пересадка костного мозга, а также стволовых клеток (берут материал от донора);
- Лейкаферез – процедура, когда извлекают измененные клетки;
- Удаление селезенки.
Однако в большинстве случаев вылечить заболевание сложно и даже невозможно. Поэтому терапия является более симптоматической. С ее помощью облегчают состояние больного и поддерживают его жизненные функции.
Посмотрите репортаж о новом методе лечения лейкоза у детей:
Прогноз для жизни
Стоит понимать, что на разных стадиях заболевания при онкологии обычно бывают разные прогнозы. Кроме того, прогноз для жизни зависит от типа заболевания, возраста пациента, резистентности к химиотерапевтическим препаратам. При обнаружении заболевания на ранних этапах выживаемость близка к 90%.
Прогноз жизни при белокровии (остром миелоидном лейкозе), обнаруженном на 2-3 стадии, составляет 5 лет с учетом успешного лечения. Около 70% пациентов могут прожить данный срок, при этом в 35% случаев возникают рецидивы. У детей выживаемость выше примерно на 15-20%.
Прогноз у пациентов с промиелоцитарным лейкозом самый благоприятный. После постановки диагноза и проведенного лечения 70% взрослых живут 10-12 лет.
При осложнениях ОМЛ у взрослых рецидивы случаются в 80% случаев, а вероятность прожить 5 лет снижается до 10-15%.
Вопрос-ответ
Можно ли вылечить острый миелобластный лейкоз?
Пациенты с острым миелобластным лейкозом практически всегда проходят курс химиотерапии, который назначает лечащий врач. Если вовремя поставить диагноз и начать лечение, то химиотерапевтическое лечение дает положительный результат примерно в 80% случаев.
Сколько живут с острым миелоидным лейкозом?
Возможность прожить более пяти лет у пациентов с острым миелоидным лейкозом зависит от формы заболевания и возраста. В некоторых случаях выживаемость составляет менее 20%. При других формах болезни превышает 70%.
Как лечится миелоидный лейкоз?
Лечение. Главным методом лечения ОМЛ является химиотерапия. Как в случае острого лимфобластного лейкоза, лечение включает фазы индукции ремиссии и консолидации. Иногда применяется также поддерживающая терапия.
Какова продолжительность жизни при остром лейкозе?
Острые лейкозы. Общая 5-летняя выживаемость при остром лимфобластном лейкозе (ОЛЛ) у детей составляет примерно 90%. Общая 5-летняя выживаемость детей с острым миелоидным лейкозом (ОМЛ) составляет 65–75%. Тем не менее, коэффициенты выживаемости варьируются в зависимости от подвида ОМЛ и других факторов.
Советы
СОВЕТ №1
Обратитесь к специалисту. При первых симптомах, таких как усталость, частые инфекции или необъяснимые кровотечения, важно незамедлительно проконсультироваться с гематологом для диагностики и начала лечения.
СОВЕТ №2
Изучите информацию о лечении. Ознакомьтесь с различными методами лечения острого миелобластного лейкоза, включая химиотерапию, трансплантацию костного мозга и новые таргетные терапии. Это поможет вам лучше понять процесс и принимать обоснованные решения.
СОВЕТ №3
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь укрепить иммунную систему и улучшить общее состояние здоровья во время лечения.
СОВЕТ №4
Ищите поддержку. Общение с другими пациентами, участие в группах поддержки или консультации с психологом могут значительно облегчить эмоциональное бремя, связанное с диагнозом и лечением.